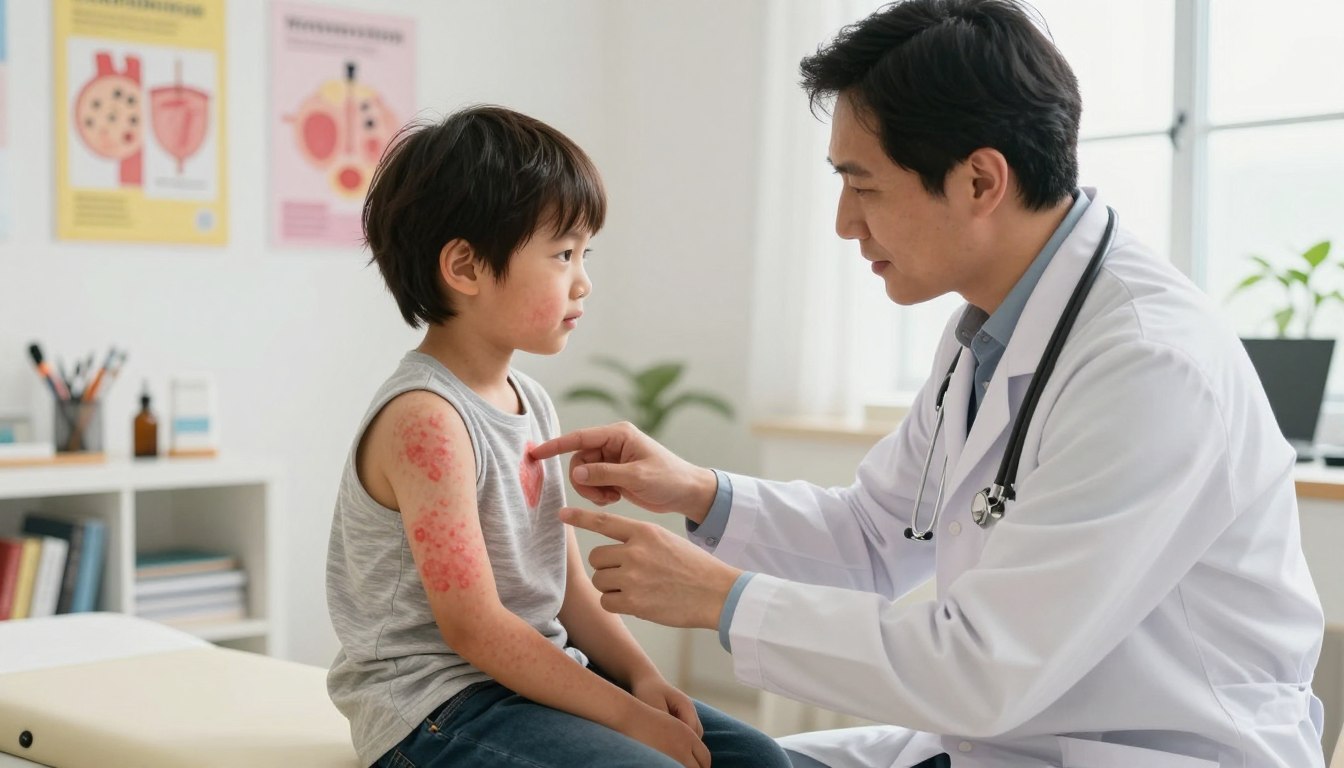Widząc nietypowe zmiany na skórze swojego malucha, wielu rodziców czuje niepokój. To naturalne. Jedną z możliwych przyczyn takich objawów jest przewlekła choroba zapalna, która może ujawnić się już w bardzo wczesnym wieku.
Schorzenie to ma podłoże autoimmunologiczne. Nie jest jednak zakaźne i nie przenosi się przez dotyk czy wspólne używanie przedmiotów. To ważna informacja, która może odciążyć zarówno młodego pacjenta, jak i jego bliskich.
Statystyki pokazują, że nawet 30% przypadków rozpoczyna się w okresie dziecięcym lub młodzieńczym. Co więcej, około 2% zachorowań manifestuje się zaraz po przyjściu na świat lub w niemowlęctwie.
Wczesne rozpoznanie charakterystycznych objawów klinicznych ma ogromne znaczenie dla komfortu i przyszłego zdrowia skóry. Nasz poradnik powstał, by dostarczyć rodzicom rzetelnej wiedzy i praktycznych wskazówek dotyczących pielęgnacji oraz postępowania.
Kluczowe informacje
- Choroba często ujawnia się w młodym wieku, nawet u niemowląt.
- Ma charakter autoimmunologiczny i nie jest zaraźliwa.
- Wczesna diagnoza jest kluczowa dla poprawy jakości życia.
- Wymaga specjalistycznej, delikatnej pielęgnacji skóry.
- Odpowiednie postępowanie może minimalizować dyskomfort i nawroty.
- Rodzice odgrywają fundamentalną rolę w procesie leczenia.
- Kompleksowe podejście łączy leczenie z codzienną troską.
Wprowadzenie do łuszczycy w wieku dziecięcym
Statystyki epidemiologiczne wskazują na wyraźne prawidłowości dotyczące zachorowań w młodym wieku. To przewlekłe schorzenie zapalne ma swoje specyficzne cechy w tej grupie wiekowej.
Definicja i epidemiologia
Jest to choroba o podłożu immunologicznym, która w okresie rozwoju może przybierać różne formy. Szczyt zachorowań przypada na wiek między 7 a 10 rokiem życia.
Co ciekawe, w Europie schorzenie to dwukrotnie częściej diagnozuje się u dziewcząt niż u chłopców. Ta dysproporcja może być związana z procesami dojrzewania.
Znaczenie wczesnej diagnozy
Rozpoznanie bywa sporym wyzwaniem. Łuszczycy u najmłodszych pacjentów często myli się z innymi problemami dermatologicznymi o podobnym wyglądzie.
Szybkie wdrożenie odpowiedniej terapii jest kluczowe. Znacząco poprawia komfort życia i może wpłynąć na łagodniejszy przebieg w przyszłości.
Należy pamiętać, że choroba ta może dotyczyć nie tylko skóry, ale także stawów. To zrozumienie jest podstawą kompleksowej opieki.
Przyczyny i czynniki wyzwalające
Rozwój choroby nie jest przypadkowy – zwykle poprzedzają go konkretne czynniki wyzwalające. Ich znajomość pomaga lepiej kontrolować stan skóry.
Czynniki genetyczne
Podłoże genetyczne odgrywa ogromną rolę. Jeśli jedno z rodziców zmaga się z tą dermatozą, szansa na jej wystąpienie u potomka wynosi około 25%. To pokazuje, jak istotna jest świadomość rodzinnej historii zdrowia.
Wpływ infekcji, stresu i czynników fizycznych
Silny stres emocjonalny może być bezpośrednim wyzwalaczem. Prowokuje on wysiew zmian skórnych u 40 do 80% osób z tym schorzeniem.
Równie częste są infekcje, szczególnie paciorkowcowe zapalenie gardła. Nowe ogniska często pojawiają się po 10-20 dniach od zachorowania.
Nawet drobne urazy, jak otarcia, szczepienia czy oparzenia słoneczne, mogą indukować rozwój problemu u dziecka w każdym roku życia. Dlatego ochrona delikatnej skóry jest tak ważna.
Ponadto, łuszczycy jest często wyzwalana przez utajone stany zapalne w organizmie. Niewyleczona próchnica zębów to jeden z takich cichych prowokatorów.
| Czynnik wyzwalający | Mechanizm działania | Typowy czas do wysiewu zmian łuszczycowych |
|---|---|---|
| Stres emocjonalny | Aktywacja układu immunologicznego i wydzielanie hormonów stresu | Kilka dni do kilku tygodni |
| Infekcja bakteryjna (np. paciorkowcowa) | Reakcja krzyżowa układu odpornościowego (mimikra molekularna) | 10-20 dni |
| Uraz fizyczny skóry (otarcie, oparzenie) | Zjawisko Koebnera – powstanie zmian w miejscu uszkodzenia naskórka | 1-2 tygodnie |
| Utajone zapalenie (np. próchnica) | Utrzymująca się ogólnoustrojowa reakcja zapalna | Różny, często trudny do określenia |
Objawy łuszczycy u dzieci
Pierwsze oznaki problemu mogą pojawić się nie tylko na kolanach i łokciach, ale także na paznokciach czy nawet w stawach. Rozpoznanie tych manifestacji jest kluczowe dla właściwego postępowania.
Lokalizacja i typy zmian skórnych
U małych pacjentów wykwity często obejmują twarz – dotyczy to aż 46% przypadków. To odróżnia przebieg schorzenia od dorosłych.
Charakterystyczne są też czerwone plamy pokryte srebrzystą łuską w okolicach zgięciowych. Po infekcji mogą pojawiać się liczne drobne plamki na tułowiu.
Objawy dodatkowe, m.in. zmiany paznokciowe
U 32,2% pacjentów stwierdza się zmiany na płytce paznokciowej. Często mylone są one z infekcją grzybiczą.
U 1 do 10% maluchów rozwija się łuszczycowe zapalenie stawów. Objawy stawowe czasem wyprzedzają zmiany skórne, wymagając pilnej konsultacji.
| Typ objawu | Charakterystyka | Częstość występowania u dzieci |
|---|---|---|
| Zmiany skórne na twarzy | Czerwone, łuszczące się plamy w widocznych miejscach | 46% pacjentów |
| Zmiany paznokciowe | Pobruzdowania, wgłębienia, oddzielanie się płytki | 32,2% pacjentów |
| Łuszczycowe zapalenie stawów | Ból, obrzęk, sztywność stawów, możliwe bez wcześniejszych zmian skórnych | 1–10% pacjentów |
| Postać kropelkowa | Drobne, liczne plamki rozsiane na tułowiu po infekcji | Częsty wysiew po infekcji paciorkowcowej |
Diagnostyka i rozpoznanie choroby
Rozróżnienie między podobnymi dermatozami bywa trudne nawet dla doświadczonych specjalistów. Prawidłowe rozpoznanie tej choroby jest kluczowe, ponieważ wymaga ona innego podejścia terapeutycznego.
Lekarz rozpoczyna od dokładnego oglądania ciała pacjenta. Zmiany skórne w łuszczycy dzieci jest często mylone z innymi problemami.
Metody badania dermatologicznego
Podstawą jest ocena obrazu klinicznego. Specjalista analizuje lokalizację, kolor i rodzaj łuski.
Dermatoskopia to szybkie i nieinwazyjne badanie. Pozwala ona przyjrzeć się strukturze zmian bez ingerencji w skóry.
W przypadkach wątpliwych wykonuje się biopsję. Pobrany wycinek trafia do analizy histopatologicznej.
| Metoda diagnostyczna | Zastosowanie | Korzyści |
|---|---|---|
| Badanie kliniczne | Wstępna ocena wykwitów, ich kształtu i rozmieszczenia | Szybkość, brak kosztów, podstawa dalszej diagnostyki |
| Dermatoskopia | Różnicowanie łuszczycy od AZS i wyprysku | Nieinwazyjność, natychmiastowy wynik, komfort dla małego pacjenta |
| Biopsja skóry | Przypadki nietypowe, oporne na leczenie, konieczność potwierdzenia | Daje pewność rozpoznania, wyklucza inne schorzenia |
Różnicowanie z atopowym zapaleniem skóry i egzemą
Objawy mogą różnić się w zależności od wieku dziecka. To utrudnia postawienie trafnej diagnozy.
W przeciwieństwie do AZS, zmiany w łuszczycy są zwykle dobrze odgraniczone. Rzadko towarzyszy im silny świąd.
Lekarz zawsze bada obecność infekcji czy próchnicy. Te czynniki mogą naśladować lub zaostrzać przebieg choroby.
Prawidłowe rozpoznanie łuszczyca dzieci otwiera drogę do skutecznego i bezpiecznego leczenia.
Leczenie łuszczycy u dzieci
Planowanie kuracji dla najmłodszych pacjentów zawsze stawia bezpieczeństwo na pierwszym miejscu. Każdy schemat terapeutyczny musi być dostosowany do wieku, obrazu klinicznego i potrzeb malucha.
Leczenie miejscowe – emolienty, dziegcie, retinoidy
Podstawą są preparaty aplikowane bezpośrednio na zmiany. Emolienty z mocznikiem intensywnie nawilżają i przygotowują skórę na działanie innych substancji.
Stosuje się także dziegcie oraz retinoidy. Łagodzą one stan zapalny i normalizują proces rogowacenia naskórka.
| Typ leczenia | Przykłady substancji | Główne zastosowanie | Ważne uwagi |
|---|---|---|---|
| Miejscowe, nawilżające | Emolienty z mocznikiem | Codzienna pielęgnacja, podkład pod leki | Poprawiają nawilżenie, są dobrze tolerowane |
| Miejscowe, przeciwzapalne | Dziegcie, retinoidy | Redukcja łuski i stanu zapalnego | Wymagają kontroli dermatologicznej |
| Systemowe, konwencjonalne | Metotreksat | Ciężkie, rozległe przypadki | Niezalecany poniżej 3. roku życia |
| Systemowe, nowoczesne | Etanercept, adalimumab | Cieżkie postaci oporne na leczenie | Leki biologiczne, wymagają ścisłych wskazań |
Leczenie systemowe i terapie biologiczne
W trudnych przypadkach konieczne jest leczenie ogólne. Metotreksat jest używany, ale nie u maluchów poniżej 3. roku życia.
Dla pacjentów z bardzo ciężkim przebiegiem zarezerwowane są leki biologiczne. Etanercept, adalimumab czy ustekinumab skutecznie hamują proces zapalny.
Co ważne, młodzi pacjenci często lepiej tolerują takie leczenie ogólne. Pozwala to na szybsze osiągnięcie remisji.
Pielęgnacja skóry i wsparcie emocjonalne
Łagodzenie objawów przewlekłej dermatozy u najmłodszych wymaga holistycznego podejścia obejmującego ciało i psychikę. Skuteczna opieka łączy codzienną troskę o skórę z budowaniem odporności emocjonalnej.
Codzienna pielęgnacja i stosowanie preparatów
Rutyna pielęgnacyjna jest kluczowa dla komfortu. Systematyczne stosowanie emolientów łagodzi uporczywy świąd i chroni barierę naskórkową.
Należy nakładać je na wilgotną skórę po kąpieli. To poprawia wchłanianie i nawilżenie.

Edukacja opiekunów w zakresie aplikacji leków miejscowych zapobiega działaniom niepożądanym. Na przykład, niewłaściwe używanie sterydów może prowadzić do ścieńczenia skóry.
| Element pielęgnacji | Zalecany produkt | Częstotliwość | Główny cel |
|---|---|---|---|
| Mycie i kąpiel | Delikatne syndety bez mydła | Raz dziennie | Oczyszczenie bez podrażnienia |
| Nawilżanie ciała | Emolienty z mocznikiem lub ceramidami | 2-3 razy dziennie | Odbudowa bariery, redukcja świądu |
| Leczenie zmian | Preparaty z dziegciem lub retinoidami (według zaleceń) | Zgodnie z zaleceniem lekarza | Redukcja stanu zapalnego i łuski |
| Ochrona dodatkowa | Kremy z filtrem UV, miękkie ubrania | Przed wyjściem na słońce, codziennie | Zapobieganie podrażnieniom i zaostrzeniom |
Wsparcie psychologiczne i edukacja rodziców
Stres jest częstym wyzwalaczem zaostrzeń. Dlatego stworzenie bezpiecznego, wspierającego środowiska jest tak istotne.
Jakość życia w ciężkiej postaci tej dermatozy bywa porównywalna do tej w zapaleniu stawów. To podkreśla wagę opieki nad psychiką dziecka.
Regularne badanie stanu emocjonalnego pozwala wcześnie wykryć stany lękowe. Wsparcie rówieśnicze i specjalistyczna pomoc mogą znacząco poprawić samopoczucie.
Rodzice odgrywają tu fundamentalną rolę. Ich wiedza i spokój przekładają się bezpośrednio na dobrostan młodego pacjenta.
Rola diety i suplementacji
Poza lekami i pielęgnacją, na stan skóry młodego pacjenta wpływa także to, co znajduje się na jego talerzu. Odpowiednie żywienie stanowi wsparcie dla całego procesu leczenia.
Dieta przeciwzapalna i ograniczenie szkodliwych produktów
Zdrowa dieta ma ogromne znaczenie. Nadmierna masa ciała u dziecka generuje cytokiny prozapalne, które mogą nasilać przebieg łuszczycy.
W jadłospisie warto uwzględnić produkty bogate w selen. Pestki dyni czy brązowy ryż wspierają regenerację skóry.
Należy ograniczyć czerwone mięso i żywność przetworzoną. Te produkty mogą nasilać stan zapalny w organizmie malucha.
Suplementacja i zdrowy styl życia
Stosowanie suplementów z kwasami omega-3 bywa korzystne. Każdą taką zmianę należy jednak skonsultować z lekarzem.
Utrzymanie prawidłowej wagi jest kluczowe. Otyłe dzieci częściej doświadczają cięższych zaostrzeń choroby.
Aktywność fizyczna i redukcja stresu dopełniają obraz zdrowego stylu życia. To ważne dla kontroli zmian skórnych w każdym roku życia.
Profilaktyka i zapobieganie nawrotom
Codzienna troska o zdrowie jamy ustnej i ochronę naskórka stanowi fundament prewencji nawrotów. Działania te pomagają utrzymać długotrwałą remisję i komfort życia.
Regularne wizyty u stomatologa są konieczne. Próchnica to cichy prowokator stanu zapalnego, który może wyzwalać wysiew zmian łuszczycowych.

Należy chronić delikatną skóry przed otarciami i zadrapaniami. Unikanie dymu tytoniowego i nadmiernego słońca również jest kluczowe w każdym roku życia.
Systematyczne stosowanie emolientów zapobiega przesuszeniu i zaostrzeniom zmian skórnych. To podstawa codziennej higieny.
Edukacja w zakresie radzenia sobie ze stresem i aktywności fizycznej dopełnia profilaktykę. Wspiera to zdrowy styl życia i dobrostan dziecka.
Wniosek
Skuteczne zarządzanie stanem skóry w młodym wieku opiera się na współpracy, wiedzy i nowoczesnych metodach terapeutycznych. To złożone wyzwanie wymaga połączenia dermatologii, troski o dietę oraz solidnego wsparcia psychologicznego.
Wczesne rozpoznanie i systematyczne leczenia są kluczowe. Pozwalają one na dobrą kontrolę zmian skórnych i znacząco poprawiają komfort życia młodego pacjenta.
Nawet w ciężkiej postaci choroby, leki biologiczne dają szansę na normalne funkcjonowanie. Dzięki nim można skutecznie hamować proces zapalny.
Fundamentem sukcesu jest ścisła współpraca na linii specjalista-rodzic-pacjent. Odpowiednia pielęgnacja skóry, zdrowy styl życia i redukcja stresu to najlepsza inwestycja w przyszłość dziecka.